お知らせ
当院が選ばれる理由
- 緑内障の診断・治療に力を入れ、長期にわたり患者様に寄り添います
- 緑内障・白内障の日帰り手術に対応。術後のフォローもしっかりと行います
- 4つのモニターと電子カルテを使ってわかりやすく丁寧にご説明いたします
- 明るく優しいスタッフが笑顔で対応。些細なご質問にも丁寧にお答えします
- ゆったりとした圧迫感のない院内。術後の移動の不安もやわらげます
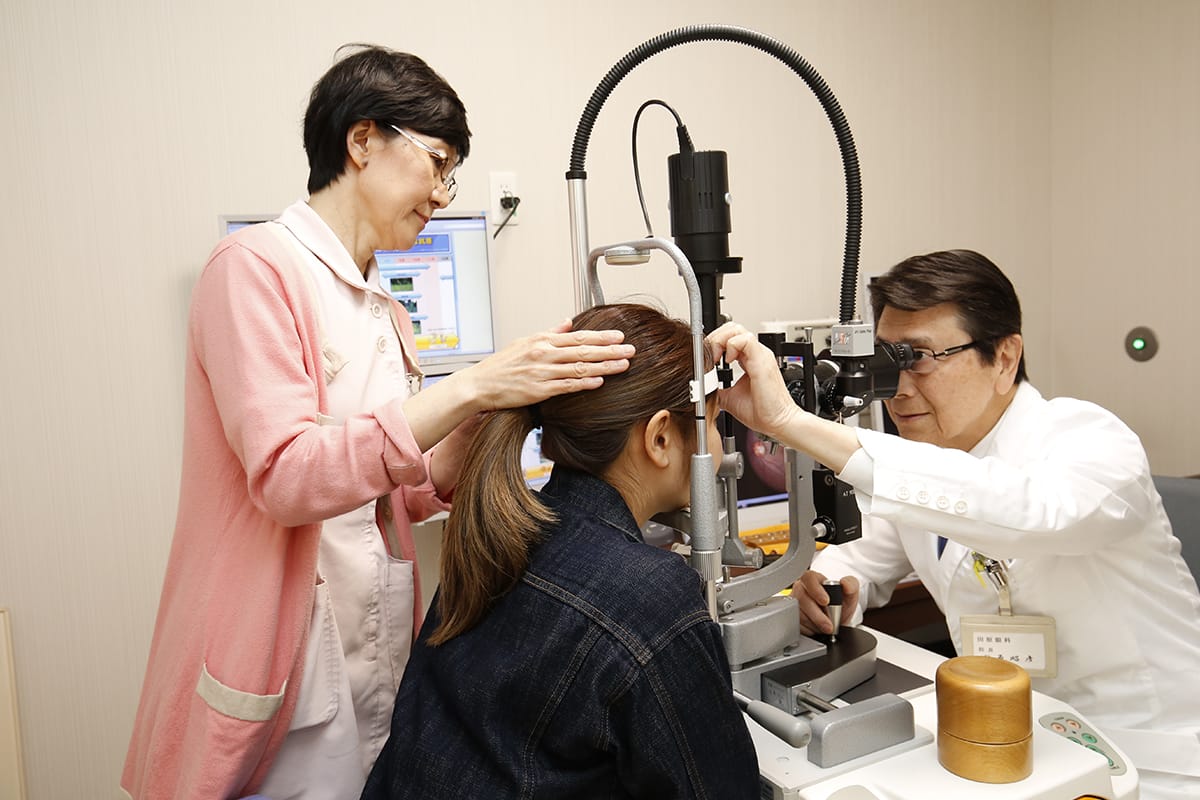
医師紹介
数代にわたり当地域に密着した眼科医院。
眼科全般の診療に対応します
ホームドクターとして、地域の皆様に信頼していただけるクリニックを目指し日々診療を行っております。
当院では患者さまの苦痛・不安をよく聞いて、病状や治療方法を丁寧に説明し、治療を進めていくことを大切にしています。
眼に関するお悩みがあれば、お気軽にご相談ください。また、当院に対してもお気づきの点があれば、おっしゃっていただけると幸いです。
医院案内
| 月 | 火 | 水 | 木 | 金 | 土 | 日 | 祝 | |
|---|---|---|---|---|---|---|---|---|
| 9:00~12:30 | ● | ● | ● | ● | ● | ● | / | / |
| 14:00~17:30 | ● | ▲ | ● | / | ● | / | / | / |
▲・・・手術日
【休診日】木曜午後・土曜午後・日曜祝日
【受 付】午前 8:50~12:15 午後 13:30~17:15
取り扱い可能クレジットカード

交通案内
〒813-0013
福岡県福岡市東区香椎駅前1-7-1
最寄駅
香椎駅
駐車場
8台
これからいらっしゃる患者様へ
緑内障、白内障を中心にコンタクトレンズの処方まで、目の健康をサポートいたします。
緑内障、白内障の診断や治療をはじめ、さまざまな目のお悩みに対応しています。コンタクトレンズの処方も行っていますので、お気軽にご相談ください。医師・スタッフがやさしく対応いたします。